Συνέντευξη με θέμα τον Κερατόκωνο
Ενημερωθείτε για τον Κερατόκωνο μέσα από τις απαντήσεις του Dr Κωνσταντίνου Καραμπάτσα, Χειρουργού Κερατοειδούς και Επίκουρου Καθηγητή Οφθαλμολογίας, σε μια παλιότερη συνέντευξη με ερωτήματα ασθενών πασχόντων από κερατόκωνο.
Ναι, βεβαίως. Σαφέστατα, το τρίψιμο των ματιών (κάτι συχνό σε ασθενείς με κερατόκωνο) μπορεί να επιβαρύνει τον κερατόκωνο και να αυξήσει το ρυθμό εξέλιξής του. Ωστόσο, θα πρέπει να πούμε ότι από μόνο του το τρίψιμο των ματιών δεν είναι επιβεβαιωμένος ως ο μοναδικός παράγοντας δημιουργίας κερατόκωνου. Σίγουρα πρέπει να συντρέχουν και άλλοι παράγοντες, να υπάρχει δηλαδή δομική προδιάθεση του κολλαγόνου του κερατοειδούς, σε πολλές περιπτώσεις λόγω γονιδιακής (κληρονομικής) αιτιολογίας.
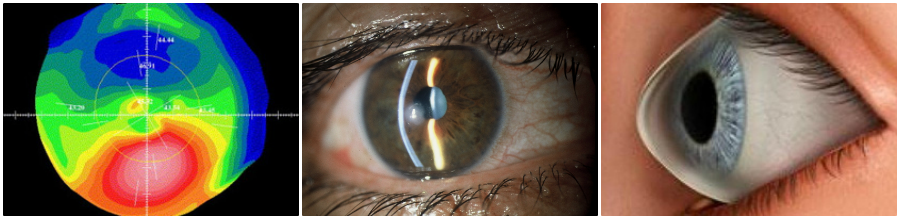
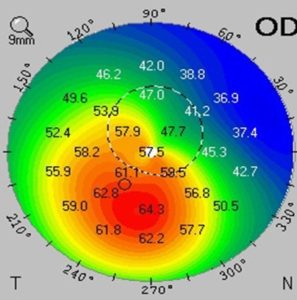
Πρώτα απ’ όλα θα πρέπει να πούμε ότι έχουμε τώρα στη διάθεσή μας εξεταστικά μέσα που δεν είχαμε παλιότερα, και πλέον η διάγνωση της νόσου είναι πιο λεπτομερής και ακριβής. Παλιότερα για να χαρακτηριστεί κάποιος κερατοκωνικός έπρεπε η δυστροφία του κερατοειδούς να είναι πολύ προχωρημένη για να δώσει εμφανή σημεία από τον κερατοειδή. Τώρα πλέον με τα μηχανήματα ακριβείας που έχουμε, με το screening που πραγματοποιούμε σε ένα μεγάλο αριθμό περιστατικών που ενδιαφέρονται για διαθλαστική διόρθωση ανωμαλιών όπως η μυωπία και ο αστιγματισμός, είμαστε σε θέση να ανακαλύπτουμε πολλές περιπτώσεις κερατόκωνου που στο παρελθόν (ιδιαίτερα αν ήταν ήπιες μορφές) μπορούσαν εύκολα να διαφύγουν. Επιπρόσθετα όλο και περισσότερο αναγνωρίζουμε καταστάσεις που τις αποκαλούμε ‘υποκλινικό κερατόκωνο’, καταστάσεις δηλαδή ασυμπτωματικές, στις οποίες δεν πρέπει να προχωρήσει κανείς με διαθλαστική χειρουργική με laser, γιατί αυτό θα προκαλούσε επιδείνωση του κερατόκωνου. Η συχνότητα του κερατόκωνου υπολογίζεται περίπου 1 στους 2000 ανθρώπους, αλλά μένουν ακόμη πολλά πράγματα να μάθουμε για την πάθηση, όπως για παράδειγμα γιατί κάποιες περιπτώσεις προχωρούν πολύ γρήγορα και κάποιες πολύ αργά.
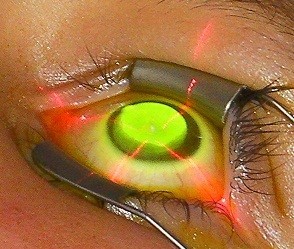
Το crosslink δεν θεραπεύει τον κερατόκωνο με την έννοια ότι θεραπεύει την αιτία του προβλήματος, γιατί δεν ξέρουμε καν ποια είναι η αιτία του κερατόκωνου. Ξέρουμε το αποτέλεσμα που έχει, οτιδήποτε είναι αυτό, θες μια γονιδιακή αλλαγή, θες μια ιδιαιτερότητα του οργανισμού, το αποτέλεσμά του είναι να λεπταίνει ο κερατοειδής. Υπάρχει δηλαδή μια ανωμαλία στο κολλαγόνο του κερατοειδούς. Επομένως αυτό που κάνουμε εμείς με το crosslinking είναι να σκληρύνουμε το κολλαγόνο και να σταθεροποιήσουμε την πάθηση και όχι να θεραπεύσουμε την αιτία που την δημιούργησε.
Δείχνει αυτή η μέθοδος μέχρι τώρα στα περιστατικά που έχουν παρακολουθηθεί, τα οποία φτάνουν πλέον τα 15 με 17 χρόνια τα πιο παλιά, ότι σταθεροποιείται σε ένα πολύ μεγάλο ποσοστό που πλησιάζει το 100%. Μάλιστα σε ένα ποσοστό, και μόνο με το crosslink υπάρχει όχι απλά σταθεροποίηση, αλλά και βελτίωση της όρασης, που οφείλεται στην επιπεδοποίηση του κώνου και την βελτίωση των οπτικών ιδιοτήτων του κερατοειδούς.
Η επέμβαση crosslinking με τη χρήση ριβοφλαβίνης, όπως και η επέμβαση με laser, προκαλούν μια μετεγχειρητική ξηροφθαλμία. Είναι αποδεκτό αυτό. Μπορεί να κρατήσει και δύο και τρεις μήνες και πρέπει όντως να βάζεις πάρα πολλά τεχνητά δάκρυα. Δεν είναι όμως αυτός ο μόνος τρόπος. Ένας άλλος τρόπος αντιμετώπισης της ξηροφθαλμίας είναι να κλείσεις τα δακρυϊκά σημεία, με κάποιες ‘τάπες’ ειδικές, προσωρινά έστω, για να υπάρχουν περισσότερα δάκρυα στο μάτι και να μην χρειάζεται να βάζει κανείς τόσο πολλά τεχνητά δάκρυα. Επιπρόσθετα, χρησιμοποιούνται και άλλα κολλύρια (κυκλοσφαιρίνη και αυτόλογος ορός) που αντιμετωπίζουν αποτελεσματικά την ξηροφθαλμία.
Κοίταξε…είναι δύο διαφορετικά πράγματα. Σε εσάς πάσχει ο κερατοειδής. Στον ενδοφακό, αλλάζουμε τον φακό του ματιού. Ο ενδοφακός χρησιμοποιείται όταν το μάτι έχει καταρράκτη ή για να διορθώσεις εξαιρετικά μεγάλες μυωπίες. Σε εσάς μπορεί να μπει ένας ενδοφακός, όχι όμως σαν αυτούς που βάζουμε στον καταρράκτη, αλλά ένας άλλος ενδοφακός, μικρός και λεπτός σαν φακός επαφής, που ονομάζεται φακός ICL και τοποθετείται μέσα στο μάτι, μπροστά από τον κρυσταλλοειδή φακό του ματιού. Αυτό μπορεί να γίνει για την διόρθωση της μυωπίας και του αστιγματισμού, αν συνυπάρχει ο κερατόκωνος μαζί με μεγάλη μυωπία. Υπάρχουν ακόμη και αστιγματικοί τέτοιοι φακοί που διορθώνουν αρκετά καλά και τον αστιγματισμό και προσφέρουν πολύ καλή ποιότητα όρασης σε κερατοκωνικούς ασθενείς, αρκεί να έχει σταθεροποιηθεί ο κερατόκωνος (είτε λόγω ηλικίας, είτε με προηγηθέν crosslinking).
Αν ‘παγώσει’ ο κερατοειδής και όλα πάνε καλά ή αν μιλάμε για κάποιον κερατοκωνικό που έχει σταματήσει η εξέλιξη από μόνη της (συνήθως στα 40-45 έτη) και εκεί το πρόβλημα είναι κυρίως η μυωπία και λιγότερο ο αστιγματισμός, εκεί θα μπορούσε να έχει μια καλή ένδειξη ο ενδοφακός ICL.
Τέσσερις βασικούς τρόπους έχουμε στην διάθεσή μας για να αντιμετωπίσουμε την πάθηση σας αυτήν την στιγμή. Ξεκινάμε από τα γυαλιά στην αρχή. Πολύ γρήγορα τα γυαλιά δεν επαρκούν, λόγω του ανώμαλου αστιγματισμού, οπότε περνάει κάποιος στον κερατοκωνικό φακό επαφής. Μετά μπορούμε να πούμε ότι είναι το crosslinking μόνο του ή σε συνδυασμό με laser ή με κερατικούς δακτυλίους. Οι κερατικοί δακτύλιοι (intacs) επίσης αντιμετωπίζουν αρκετά ικανοποιητικά την μυωπία και τον αστιγματισμό του κερατοειδούς αλλά κατά τη γνώμη μου πρέπει να συνδυάζονται και με crosslink. Τελευταίος τρόπος αντιμετώπισης είναι η μεταμόσχευση ιδανικά με τη μέθοδο DALK, στην οποία διατηρείται ανέπαφο το ενδοθήλιο του.
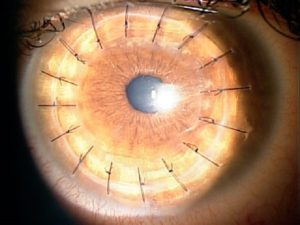
Εάν ο κερατοειδής όντως σταθεροποιηθεί και εάν το υπολειπόμενο πάχος του κερατοειδούς είναι αρκετό ώστε να γίνει επιφανειακό laser (PRK), τότε ναι μπορεί να γίνει. Επειδή όταν το laser ακολουθεί το crosslink, ουσιαστικά αναιρεί κάποιο από το αποτέλεσμα της διασύνδεσης του κολλαγόνου λόγω της αφαίρεσης ιστού, εδώ και χρόνια έχει επικρατήσει η ταυτόχρονη αντιμετώπιση του κερατόκωνου με crosslink και laser. Πρέπει όμως να τονιστεί ότι λόγω των περιορισμών του διαθέσιμου πάχους του κερατοειδούς, το laser δεν μπορεί να διορθώσει πλήρως το διαθλαστικό πρόβλημα (μυωπία, αστιγματισμό), αλλά μόνο μερικώς.
Αυτό γίνεται συνήθως. Δηλαδή υπάρχει μια δυσανεξία στους φακούς επαφής. Αυτό συμβαίνει γενικά. Ας πάρουμε πρώτα έναν μη κερατοκωνικό. Έναν χρήστη μαλακών φακών επαφής. Είναι πολύ συχνό το φαινόμενο μετα από αρκετά χρόνια που τους φοράει κανείς να παθαίνει δυσανεξία. Δημιουργούνται κάτι μεγάλες θηλές , ξηροφθαλμία, νεοαγγειώσεις στον κερατοειδή, με αποτέλεσμα να μην μπορεί αυτός να τον φορέσει τον φακό.
Για τον κερατοκωνικό είναι διαφορετικό το πρόβλημα της δυσανεξίας. Οι κερατοκωνικοί φακοί ως ημίσκληροι φακοί, έχουν καλύτερη οξυγόνωση στο μάτι. Άρα δεν υπάρχει θέμα δυσανεξίας από πλευρά οξυγόνωσης ή νεοαγγείωσης. Δεύτερον το υλικό τους δεν δημιουργεί τόσο μεγάλη αντίδραση (αυτό που σου έλεγα για τις μεγάλες θηλές) όσο ένας μαλακός φακός. Οπότε αυτοί οι λόγοι εκλείπουν από τους κερατοκωνικούς. Είστε καλύτερα από αυτήν την άποψη. Το χειρότερό όμως σε εσάς είναι ότι καθώς σιγά σιγά αυξάνεται ο κερατόκωνος, πλέον από ένα σημείο και μετά δεν μπορούν να φορεθούν, δεν μπορεί να κατασκευαστεί κατάλληλος φακός. Αυτό συμβαίνει γιατί με την κλίση του κώνου πέφτει ο φακός από το μάτι, γδέρνει τον κερατοειδή κτλ. Από εκεί ξεκινούν τα προβλήματα της δυσανεξίας για τους κερατοκωνικούς. Επιπρόσθετα, πολλές φορές οι κερατοκωνικοί ασθενείς είναι άτομα ιδιαίτερα αλλεργικά (ατοπικά) και παράγουν πολλές αλλεργικές εκκρίσεις από τα μάτια τους και αυτό επίσης δυσκολεύει την ανεκτικότητα στους φακούς επαφής.
Τα γυαλιά ή η μεταμόσχευση. Καλό είναι όμως πρώτα ο ασθενής να επιχειρήσει το crosslinking, γιατί αυτό θα επιπεδώσει τον κερατοειδή και μετά μπορεί να είναι σε θέση να βάλει φακό επαφής. Εάν και αυτό αποτύχει και δεν μπορεί και με τα γυαλιά να έχει μια αποδεκτή όραση τότε η λύση είναι η μεταμόσχευση.
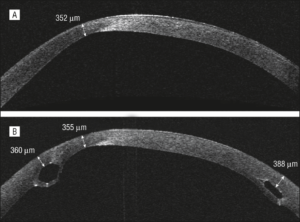
Υπάρχει σπανιότατα το ενδεχόμενο διάτρησης. Δηλαδή να δημιουργηθεί ύδρωπας. Κατ’ αρχάς αυτό δεν συμβαίνει κατευθείαν. ‘Ανοίγει’ μόνο το ένα στρώμα του κερατοειδούς και όχι όλος ο κερατοειδής. Το ενδοθήλιο και η δεσκεμέτειος μεμβράνη σχίζονται από την λέπτυνση και μετά θολώνει σε εκείνη την περιοχή ο κερατοειδής. Δηλαδή δεν πας στο χειρουργείο με μια τρύπα στο μάτι. Είναι άλλη η διάτρηση που γίνεται σε ένα έλκος κερατοειδούς για παράδειγμα και άλλο ο ύδρωπας όπου σχίζεται ουσιαστικά κάποιο στρώμα του κερατοειδούς και όχι όλο τα πάχος του κερατοειδούς και θολώνει σε εκείνη την περιοχή. Εκεί βέβαια όταν γίνει ύδρωπας επειδή θολώνει κιόλας ο κερατοειδής μετά καταλήγουν αυτοί να κάνουν μεταμόσχευση. Αλλά με 250 μικρά πάχος κερατοειδή υμένα, το οποίο είναι πολλές φορές και το ελάχιστο πάχος που αφήνουμε πολλές φορές μετά από εγχείρηση laser για μυωπία, δεν προχωράμε σε μεταμόσχευση κάποιον ο οποίος βλέπει 8/10. Απλώς χρειάζεται στενή παρακολούθηση. Ένας γιατρός έμπειρος σε αυτόν τον τομέα, μπορεί να δει αν υπάρχει υποψία να σχιστεί ο κερατοειδής υμένας. Μπορεί να έχει γραμμώσεις σε εκείνο το σημείο ο κερατοειδής, να έχει κάνει μια μικρή ουλή κτλ.
Θεωρητικός κίνδυνος υπάρχει πάντα. Όταν λέω θεωρητικός εννοώ ότι όλες οι επεμβάσεις είτε είναι μεταμόσχευση, είτε είναι εγχείρηση καταρράκτη, έχουν ένα κίνδυνο μόλυνσης. Το ποσοστό βέβαια είναι μηδαμινό. Λιγότερο από ένα τοις χιλίοις είναι ο κίνδυνος. Εάν λοιπόν συμβεί μια μόλυνση η οποία είναι όμως πολύ σοβαρή, γιατί μόλυνση από μόλυνση έχει διαφορά, μπορεί τότε κάποιο μάτι να χάσει την όρασή του. Είναι σαν να με ρωτάς… «εγώ τώρα θα διασχίσω τον δρόμο, υπάρχει περίπτωση να με πατήσει αυτοκίνητο;» Αν σου πω όχι σου λέω ψέματα. Αν σου πω ναι σου λέω αλήθεια, αλλά ποιες είναι οι πιθανότητες να σε πατήσει αυτοκίνητο? Είναι πάρα πολύ σπάνιο, δηλαδή δεν χάνεις την όρασή σου από την μεταμόσχευση.
Στην Ελλάδα δύσκολα. Εύκολα μπορείς να βρεις αν το αγοράσεις από τράπεζα μοσχευμάτων του εξωτερικού. Σου λέω δύσκολα στην Ελλάδα γιατί δεν υπάρχει επίσημη τράπεζα μοσχευμάτων με την έννοια της συνεχούς συντήρησης και διαθεσιμότητας οργάνων (κερατοειδούς), στην οποία θα μπορούσε να απευθυνθεί όποιος έχει ανάγκη. Αυτή που έχει το ΑΧΕΠΑ δεν συντηρεί μοσχεύματα. Απλώς παραλαμβάνει φρέσκα μοσχεύματα από τους δότες και τα μεταμοσχεύει σε όσους είναι στην λίστα. Οι τράπεζες του εξωτερικού μαζεύουν μοσχεύματα. Εγώ την εκπαίδευσή μου την έχω κάνει στο πανεπιστήμιο του Bristol, όπου είχαμε πολύ οργανωμένη τράπεζα οφθαλμών. Εκεί είχαμε διαθέσιμους ανά πάσα στιγμή 30 κερατοειδείς και μοιράζαμε σε όλη την Αγγλία. Δεν υπήρχε περίπτωση δηλαδή να μην έχουμε μόσχευμα. Αλλά εκεί ο κόσμος έχει άλλη νοοτροπία. Γίνονται δωρητές σώματος εύκολα. Οι γιατροί είναι πιο ευαισθητοποιημένοι. Επικρατούν άλλες συνθήκες.
Το εξωτερικού θεωρώ ότι είναι πιο αξιόπιστο όσον αφορά την ποιότητα των κυττάρων. Κατ’ αρχάς θεωρούμε ως δεδομένο ότι το μόσχευμα θα το πάρουμε από εγκεκριμένες τράπεζες του εξωτερικού. Ανα τον κόσμο υπάρχουν πολλές τράπεζες οργάνων, λίγες είναι οι εγκεκριμένες και καλές. Αν το πάρεις λοιπόν από μια από αυτές ξέρεις από πριν: από ποιόν το πήραν το μόσχευμα, τι ηλικία ήταν ο δωρητής, ποια η αιτία θανάτου, τι ασθένειες είχε περάσει. Το μόσχευμα έχει ελεγχθεί για μεταδοτικά νοσήματα κτλ. Το κυριότερο είναι ότι έχει ελεγχθεί το μόσχευμα και ξέρουμε πόσα κύτταρα έχει, πράγμα που είναι πολύ σημαντικό. Αντίθετα στην Ελλάδα αν πάρεις ένα φρέσκο μόσχευμα, δεν ξέρεις πόσα κύτταρα έχει. Έχει γίνει βέβαια αιματολογικός έλεγχος, αλλά πολλές φορές δεν μπαίνει το μόσχευμα στο μικροσκόπιο για να ελεγχθεί η ποιότητά του. Μεγάλο ρόλο βέβαια παίζει και ο γιατρός που θα κάνει την εγχείρηση. Πόσο δηλαδή θα σεβαστεί το μόσχευμα κατά την διάρκεια της επέμβασης. Βέβαια σε αντίθεση με άλλες παθήσεις του ματιού οι κερατοκωνικοί έχουν πολύ μικρές πιθανότητες απόρριψης του μοσχεύματος.
Η παρακολούθηση του ματιού μετά την εγχείρηση πρέπει να γίνεται από γιατρό που είναι πολύ καλός στο αντικείμενό του γιατί η παρακολούθηση είναι πάρα πολύ εξειδικευμένη. Δεν μπορεί να γίνει από έναν γενικό οφθαλμίατρο. Θέλει αρκετές επισκέψεις. Η όραση δεν θα αποκατασταθεί αμέσως. Στην αρχή δεν θα βλέπεις καλά γιατί θα περιμένεις να επιθηλιοποιηθεί το μόσχευμα. Τα κύτταρα τα δικά σου να καλύψουν τον κερατοειδή του δότη. Αυτή η επούλωση μπορεί να πάρει και έναν μήνα. Ακόμη υπάρχουν και ράμματα τα οποία δημιουργούν αστιγματισμό. Και πρέπει ένας γιατρός να είναι πολύ καλός γνώστης για να ξέρει πότε και ποια ράμματα θα βγάλει ούτως ώστε να έχεις όσο το δυνατόν μικρότερο αστιγματισμό γίνεται.
Όταν η όρασή του δεν διορθώνεται ικανοποιητικά με φακούς επαφής, Σε μεταμόσχευση ακόμη οδηγείται ο κερατοκωνικός όταν οι φακοί επαφής δεν μπορούν να εφαρμοστούν πάνω στο μάτι. Τέλος σε σπάνιες περιπτώσει όταν σχηματιστεί ύδρωπας στο μάτι.